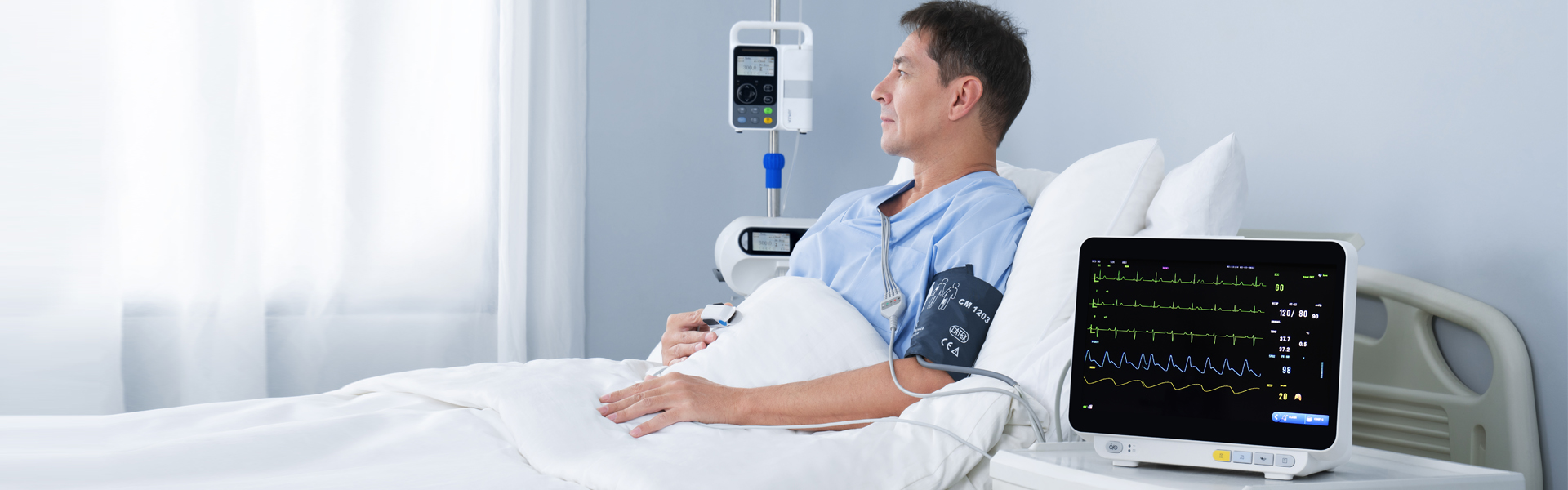
Som det mest almindelige udstyr i klinisk praksis er multiparameter-patientmonitoren en slags biologisk signal til langsigtet, multiparameter-detektion af patienters fysiologiske og patologiske status hos kritisk syge patienter. Gennem realtids- og automatisk analyse og behandling kan den rettidig omdannes til visuel information, automatisk alarm og automatisk registrering af potentielt livstruende hændelser. Ud over at måle og overvåge patienters fysiologiske parametre kan den også overvåge og håndtere patienters status før og efter medicinering og operation, rettidigt opdage ændringer i tilstanden hos kritisk syge patienter og give et grundlæggende grundlag for læger til korrekt at diagnosticere og udarbejde medicinske planer, hvilket i høj grad reducerer dødeligheden hos kritisk syge patienter.
Med teknologiens udvikling er overvågningsudstyret i multiparameter-patientmonitorer blevet udvidet fra kredsløbssystemet til åndedræts-, nerve-, stofskifte- og andre systemer.Modulet er også udvidet fra det almindeligt anvendte EKG-modul (EKG), respirationsmodul (RESP), blodiltmætningsmodul (SpO2), ikke-invasivt blodtryksmodul (NIBP) til temperaturmodul (TEMP), invasivt blodtryksmodul (IBP), hjerteforskydningsmodul (CO), ikke-invasivt kontinuerligt hjerteforskydningsmodul (ICG) og kuldioxidmodul ved udånding (EtCO2)), elektroencefalogramovervågningsmodul (EEG), anæstesigasovervågningsmodul (AG), transkutan gasovervågningsmodul, anæstesidybdeovervågningsmodul (BIS), muskelafslapningsovervågningsmodul (NMT), hæmodynamikovervågningsmodul (PiCCO) og respirationsmekanikmodul.


Dernæst vil det blive opdelt i flere dele for at introducere det fysiologiske grundlag, princippet, udviklingen og anvendelsen af hvert modul.Lad os starte med elektrokardiogrammodulet (EKG).
1: Mekanismen bag produktion af elektrokardiogram
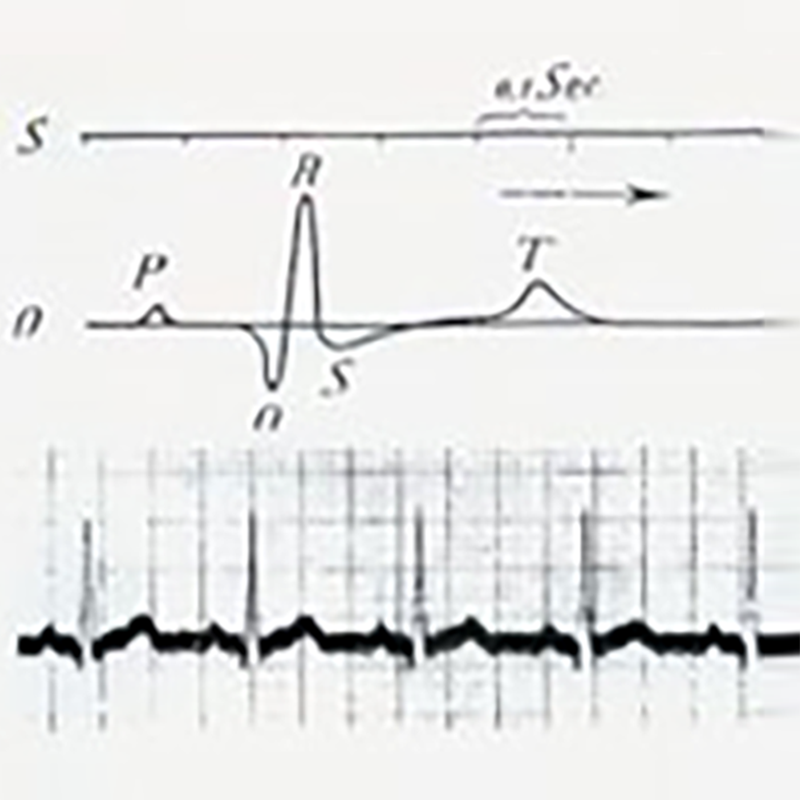
Kardiomyocytter fordelt i sinusknuden, atrioventrikulær overgang, atrioventrikulær tractus og dens grene genererer elektrisk aktivitet under excitation og genererer elektriske felter i kroppen. Placering af en metalprobeelektrode i dette elektriske felt (hvor som helst i kroppen) kan registrere en svag strøm. Det elektriske felt ændrer sig kontinuerligt, efterhånden som bevægelsesperioden ændrer sig.
På grund af de forskellige elektriske egenskaber i væv og forskellige dele af kroppen, registrerede undersøgelseselektroderne i forskellige dele forskellige potentielle ændringer i hver hjertecyklus. Disse små potentielle ændringer forstærkes og registreres af et elektrokardiograf, og det resulterende mønster kaldes et elektrokardiogram (EKG). Det traditionelle elektrokardiogram registreres fra kroppens overflade, kaldet overflade-elektrokardiogrammet.
2: Historien om elektrokardiogramteknologi
I 1887 registrerede Waller, professor i fysiologi ved Mary's Hospital i Royal Society of England, med succes det første tilfælde af et menneskeligt elektrokardiogram med et kapillærelektrometer, selvom kun V1- og V2-bølger fra ventriklen blev registreret i figuren, og atrielle P-bølger blev ikke registreret. Men Wallers store og frugtbare arbejde inspirerede Willem Einthoven, som var i publikum, og lagde grunden til den endelige introduktion af elektrokardiogramteknologi.

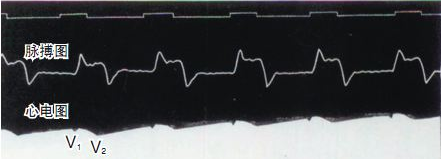
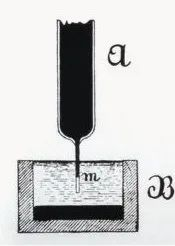
--------------------------(AugustusDisire Walle)------------------------------------------(Waller registrerede det første menneskelige elektrokardiogram)--------------------------------------------------(Kapillærelektrometer )-----------
I de næste 13 år helligede Einthoven sig udelukkende studiet af elektrokardiogrammer optaget med kapillærelektrometre. Han forbedrede en række nøgleteknikker, ved hjælp af strenggalvanometer og kropsoverflade-elektrokardiogram optaget på lysfølsom film, viste han atrielle P-bølger, ventrikulære depolarisationer B, C og D-repolarisationer. I 1903 begyndte man at bruge elektrokardiogrammer klinisk. I 1906 registrerede Einthoven successivt elektrokardiogrammer for atrieflimren, atrieflatteren og præmatur ventrikulær hjerterytme. I 1924 blev Einthoven tildelt Nobelprisen i medicin for sin opfindelse af elektrokardiogramoptagelse.

----- ...
3: Udvikling og princip for blysystem
I 1906 foreslog Einthoven konceptet med bipolære ekstremitetsledninger. Efter at have forbundet optagelseselektroder parvis i patienternes højre arm, venstre arm og venstre ben, kunne han optage bipolære ekstremitetsledningselektrokardiogrammer (afledning I, afledning II og afledning III) med høj amplitude og stabilt mønster. I 1913 blev det bipolære standard ekstremitetsledningselektrokardiogram officielt introduceret, og det blev brugt alene i 20 år.
I 1933 færdiggjorde Wilson endelig det unipolære elektrokardiogram, som bestemte positionen af nulpotentialet og den centrale elektriske terminal i henhold til Kirchhoffs nuværende lov, og etablerede Wilson-netværkets 12-afledningssystem.
I Wilsons 12-afledningssystem er elektrokardiogrammets bølgeformamplitude for de 3 unipolære ekstremitetsafledninger VL, VR og VF imidlertid lav, hvilket ikke er let at måle og observere ændringer i. I 1942 udførte Goldberger yderligere forskning, hvilket resulterede i de unipolære tryksatte ekstremitetsafledninger, der stadig er i brug i dag: aVL-, aVR- og aVF-afledninger.
På dette tidspunkt blev standard 12-afledningssystemet til EKG-optagelse introduceret: 3 bipolære ekstremitetsafledninger (Ⅰ, Ⅱ, Ⅲ, Einthoven, 1913), 6 unipolære brystafledninger (V1-V6, Wilson, 1933) og 3 unipolære kompressionsafledninger til ekstremiteter (aVL, aVR, aVF, Goldberger, 1942).
4: Sådan får du et godt EKG-signal
1. Hudforberedelse. Da huden er en dårlig leder, er det nødvendigt med korrekt behandling af patientens hud, hvor elektroderne er placeret, for at opnå gode elektriske EKG-signaler. Vælg flade elektroder med mindre muskelmasse.
Huden skal behandles i henhold til følgende metoder: ① Fjern kropsbehåringen, hvor elektroden er placeret. Gnid forsigtigt huden, hvor elektroden er placeret, for at fjerne døde hudceller. ③ Vask huden grundigt med sæbevand (brug ikke æter og ren alkohol, da dette vil øge hudens modstand). ④ Lad huden tørre helt, før elektroden placeres. ⑤ Sæt klemmer eller knapper på, før elektroderne placeres på patienten.
2. Vær opmærksom på vedligeholdelsen af hjerteledningsledningen, forbyd vikling og knuder på ledningsledningen, forhindr beskadigelse af ledningsledningens afskærmningslag, og fjern snavs på ledningsklemmen eller spændet rettidigt for at forhindre oxidation af ledningen.
Opslagstidspunkt: 12. oktober 2023